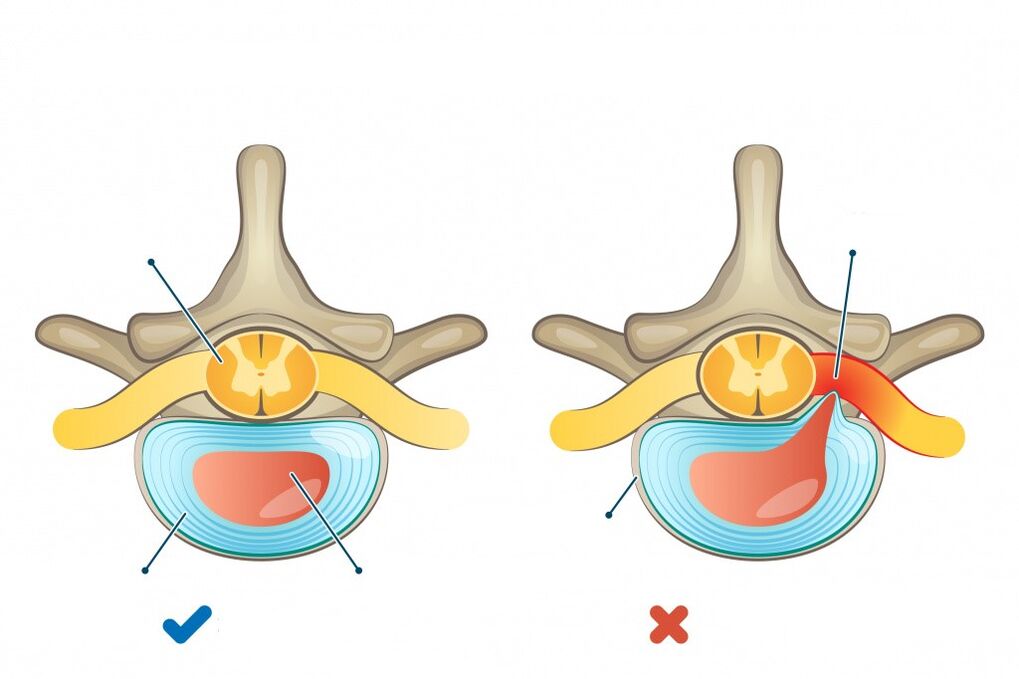
A columna vertebral inclúe as seccións cervical, torácica e lumbosacra e consta de 33-34 vértebras dispostas unha sobre a outra e conectadas nunha única cadea. Para distribuír uniformemente a carga sobre a columna durante a actividade física diaria e nunha postura erguida, a columna ten curvaturas fisiolóxicas (normais). Dúas curvas convexas cara adiante no pescozo e rexión lumbar (lordose) e dúas curvas convexas cara atrás na rexión torácica e sacra (cifose). Entre as vértebras hai discos intervertebrais - cartilaxe, que realizan unha función de amortiguación e consisten no núcleo pulposo e o anel fibroso que o rodea.
A osteocondrose espinal é unha enfermidade crónica caracterizada polo desenvolvemento de cambios dexenerativos-distróficos nos discos intervertebrais con afectación posterior das vértebras adxacentes e dos tecidos circundantes.
Hoxe, os médicos adoitan usar o termo máis amplo "dorsopatía" para referirse á dor nas costas e no pescozo, ás veces substituíndo o termo "osteocondrose". A dorsopatía inclúe dor no pescozo (cervicalxia), dor no pescozo e dor de cabeza (cervicocranealxia), dor no pescozo e no ombreiro (cervicobraquialxia), dor no peito (toracicxia), dor lumbar (lumbodynia) e dor lumbar que irradia á perna (lumboisquialxia).
Causas da osteocondrose espinal
Actualmente non hai datos precisos sobre as causas dos cambios dexenerativos na columna vertebral. Existen unha serie de teorías que teñen en conta varios factores: involución (involución – desenvolvemento inverso, retroceso), mecánica, inmunolóxica, hormonal, dismetabólica (metabólica), vascular, infecciosa, funcional e hereditaria. A máis común é a teoría involutiva, segundo a cal o envellecemento local (local) prematuro da cartilaxe e do óso prodúcese como consecuencia dun dano mecánico ou inflamatorio previo. Segundo esta teoría, o desenvolvemento de cambios dexenerativos na columna vertebral está xeneticamente predeterminado e a aparición da enfermidade coas correspondentes manifestacións clínicas débese á influencia de varios factores endóxenos (internos) e esóxenos (externos).
A probabilidade de padecer osteocondrose aumenta coa idade, coa obesidade, a falta de exercicio e a mala aptitude física, por unha banda, e o traballo físico pesado e a exposición ás vibracións, por outra.
A carga sobre a columna aumenta proporcionalmente co aumento do peso corporal, polo que as persoas con sobrepeso sofren de sobrecarga mesmo cunha actividade moderada; A situación vese agravada pola tendencia á inactividade física debido á baixa tolerancia á actividade física.
O estrés psicoemocional, unido a un estilo de vida sedentario, leva a tensión nos grupos musculares individuais, cambios no ton muscular e nos patróns de movemento: postura, marcha. O desenvolvemento da escoliose - curvatura lateral da columna vertebral, cifosis patolóxica e lordose (agravamento das curvaturas fisiolóxicas) tamén contribúe á deformación dos discos intervertebrais.
Clasificación da enfermidade
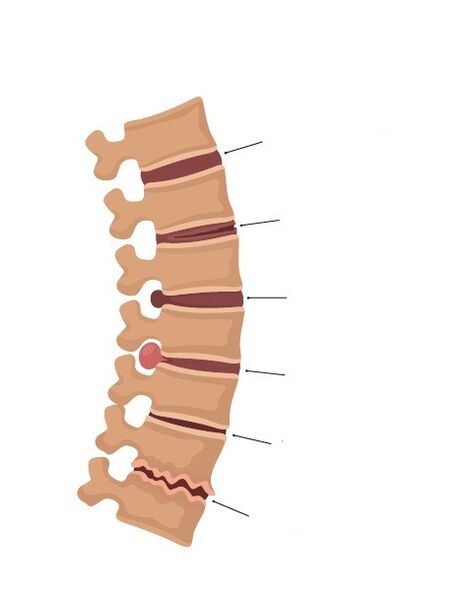
Por localización:
- osteocondrose da columna cervical;
- osteocondrose da columna vertebral torácica;
- Osteocondrose da columna lumbar e sacra.
Dependendo do estadio da enfermidade:
- exacerbación (número máximo de manifestacións clínicas);
- Remisión (ausencia de manifestacións clínicas).
Dependendo das formacións afectadas patolóxicamente, distínguense as estruturas afectadas da columna vertebral:
- Síndromes reflexos - tensión reflexa dos músculos inervados ou trastornos do ton muscular (calambres musculares), vasculares, vexetativos, distróficos - xorden cando os receptores da dor están irritados.
- As síndromes de compresión adoitan desenvolverse nun contexto de protrusión (abultamento, protrusión do disco intervertebral máis aló da columna vertebral sen afectar a integridade do anel fibroso) ou herniación do disco intervertebral debido á compresión dunha raíz nerviosa, medula espiñal ou vaso (en consecuencia, radiculopatía, neuropatía, mielopatía e síndrome radiculoisquémico).
Dependendo da fase de desenvolvemento do proceso, hai:
- Etapa do proceso patolóxico intradiscal (condrose). Durante este tempo hai un movemento intradiscal do núcleo pulposo. O núcleo pulposo penetra nas súas fibras externas a través das fendas do anel fibroso. Isto irrita as terminacións nerviosas e causa dor.
- Fase de inestabilidade ou perda da capacidade de fixación do disco intervertebral afectado cando a vértebra superior se despraza en relación coa vértebra inferior. Durante este tempo poden formarse síndromes de inestabilidade, síndromes reflexos e mesmo de compresión.
- A etapa de formación da hernia de disco intervertebral debido a unha violación da integridade do anel fibroso, que pode comprimir as formacións neurovasculares adxacentes, incluíndo a raíz do nervio espiñal.
- A fase de fibrose dos discos intervertebrais e a formación de crecementos osteocondrais marxinais dos corpos vertebrales conducen á inmobilidade das vértebras e un aumento compensatorio da súa superficie de contacto nos discos intervertebrais defectuosos. Nalgúns casos, estes crecementos óseos, como os discos herniados, poden comprimir formacións neurovasculares adxacentes.
Síntomas da osteocondrose
Os síntomas da osteocondrose dependen da área de dano espiñal e do grao de cambios que se producen nela; ademais, a función dos órganos internos pode verse prexudicada.
A osteocondrose da columna cervical caracterízase pola dor no pescozo, que aumenta co movemento, irradia ao brazo e vai acompañada de entumecimiento nos dedos.
Os posibles síntomas inclúen dores de cabeza na parte posterior da cabeza, mareos, tinnitus, escurecemento dos ollos ou parpadeo de manchas diante dos ollos.
Se a columna vertebral torácica está afectada, os pacientes poden experimentar dor na zona do corazón, na zona entre os omóplatos, que dura moito tempo, dores ou presións, moitas veces afiadas, punzantes, afiadas.
Poden ocorrer ou aumentar coa respiración profunda, dobrando e xirando o corpo, levantando os brazos, estornudando e tosendo. Pode ocorrer adormecemento da pel no peito, o estómago e as costas.
Coa osteocondrose da rexión lumbosacra, os pacientes notan rixidez dos movementos, dor na parte inferior das costas, que pode irradiarse a unha ou ambas as pernas e intensificarse ao dobrarse, xirar o corpo, camiñar e levantar obxectos pesados.
Posibles trastornos vexetativos: frialdade das pernas a unha temperatura cómoda para o resto do corpo, palidez da pel das pernas. Hai unha sensación de entumecimiento e parestesia (sensación de formigueo) na pel das pernas e nádegas.
Diagnóstico da enfermidade
O diagnóstico instrumental inclúe unha radiografía da columna vertebral para excluír lesións traumáticas, anomalías estruturais conxénitas e para identificar crecementos óseos. O estudo tamén se realiza con probas funcionais: rexistros durante a flexión e extensión nas rexións cervicais e lumbares para excluír o desprazamento patolóxico das vértebras entre si.























